Панкреатит — воспаление поджелудочной железы, требующее внимательного подхода к питанию и образу жизни. Правильная диета важна для управления симптомами и предотвращения обострений, способствуя восстановлению функции железы и улучшению здоровья. В статье представим примерное меню для людей с панкреатитом и обсудим основные принципы питания, которые помогут облегчить течение болезни и поддержать организм в восстановительный период.
Что такое панкреатит
Существует вопрос: как определить, что можно есть при панкреатите, если большинство продуктов противопоказаны?
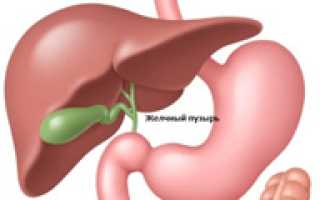
Чтобы понять лечение и питание при панкреатите, важно осознать опасность этого недуга. Поджелудочная железа играет ключевую роль в пищеварении и расщеплении веществ. Гормон инсулин отвечает за переработку глюкозы, а ферменты необходимы для переваривания белков, жиров и углеводов. Воспаление поджелудочной железы, известное как панкреатит, может возникнуть по различным причинам.
При панкреатите секрет не выводится нормально, и ферменты начинают переваривать саму поджелудочную железу. Хронический панкреатит приводит к образованию рубцов, что нарушает выработку инсулина и ферментов, вызывая серьезные осложнения. Также могут возникать острые приступы боли после еды. Поэтому важно знать, какая диета необходима при панкреатите, чтобы избежать этих состояний.
Мнение специалистов:
При панкреатите необходимо тщательно следить за рационом, исключив жирные, острые, копченые продукты, алкоголь и сладости. Врачи рекомендуют диету №5п, включающую нежирные белки, овощи, каши и фрукты. Примерное меню: овсянка на воде, тушеная курица, отварные овощи и нежирный творог. Рекомендуется есть небольшими порциями 5-6 раз в день, чтобы избежать переедания. Важно соблюдать питьевой режим — употреблять достаточное количество жидкости, предпочтительно негазированной минеральной воды или травяных отваров. Правильное питание поможет снизить нагрузку на поджелудочную железу и ускорить выздоровление.
Эксперты в области гастроэнтерологии подчеркивают важность правильного питания при панкреатите поджелудочной железы. Основная цель диеты — снизить нагрузку на орган и способствовать его восстановлению. Рекомендуется придерживаться дробного питания, состоящего из 5-6 небольших приемов пищи в день. В меню должны преобладать нежирные белки, такие как куриное мясо, рыба и творог, а также овощи, приготовленные на пару или запеченные.
Каши, особенно овсяная и гречневая, являются отличным источником углеводов и клетчатки. Фрукты лучше употреблять в виде пюре или запеченными, чтобы избежать раздражения слизистой. Исключаются острые, жареные и копченые блюда, а также алкоголь. Важно следить за достаточным потреблением жидкости, предпочтительно в виде минеральной воды без газа. Такой подход к питанию способствует не только облегчению симптомов, но и улучшению общего состояния пациента.

Причины панкреатита и зачем нужна диета
Зачастую человек питается корректно, не страдает вредными привычками, не злоупотребляет спиртным. Но все равно появляется боль и плохое самочувствие, возникает перспектива длительного лечения и диеты. Чтобы понять, кто находится в группе риска, нужно знать причины возникновения воспалительного процесса в таком важном органе, как поджелудочная железа.
Практически в девяносто пяти процентах случаев причиной возникновения панкреатита является слишком частое употребление напитков с высоким градусом и недуги, связанные с желчным пузырем, в первую очередь, желчнокаменная болезнь.
Кроме этих двух причин, факторами развития воспаления могут быть:
- болезни двенадцатиперстной кишки;
- оперативные вмешательства в желудочно-кишечном тракте;
- раны и травмы живота;
- прием некоторых лекарственных препаратов, например, Фуросемида или антибиотиков;
- заражение организма паразитами, например, аскаридами;
- врожденные особенности строения протока поджелудочной: сужения или искривления;
- нарушенный обмен веществ в организме;
- нарушенный гормональный фон;
- заболевания сердечно-сосудистой системы;
- наследственный панкреатит.
Несмотря на вышеперечисленные факторы риска, в тридцати процентах случаев обращений в больницу не удается распознать истинную причину появления панкреатита, поэтому единственным выходом является постоянное лечение и диета при воспалении поджелудочной железы, которая помогает предотвратить обострения.
Интересные факты
Вот несколько интересных фактов о диете при панкреатите поджелудочной железы и примерном меню:
-
Строгое ограничение жиров: При панкреатите важно ограничить потребление жиров, так как они могут вызывать обострение заболевания. Рекомендуется использовать растительные масла в небольших количествах и избегать жареных и жирных блюд. Это помогает снизить нагрузку на поджелудочную железу и способствует её восстановлению.
-
Частые и дробные приемы пищи: Рекомендуется есть небольшими порциями 5-6 раз в день. Это помогает поддерживать стабильный уровень сахара в крови и снижает нагрузку на поджелудочную железу. Примерное меню может включать легкие супы, каши на воде, паровые котлеты и запеченные овощи.
-
Употребление белка: Белок играет важную роль в восстановлении тканей и клеток, поэтому в рационе при панкреатите должны присутствовать нежирные источники белка, такие как куриное мясо, рыба, яйца и творог. Это помогает поддерживать здоровье поджелудочной железы и способствует её нормальному функционированию.
Эти аспекты диеты могут значительно повлиять на общее состояние пациента и помочь в управлении симптомами панкреатита.

Симптомы панкреатита
Чтобы понять, когда обращаться к врачу для получения информации о лечении и разрешенных продуктах при панкреатите, важно следить за своим состоянием.
Панкреатит можно заподозрить по следующим симптомам:
- Боль в подложечной зоне или в правом/левом подреберье, опоясывающая. Обезболивающие не помогают. Боль уменьшается при наклоне вперед и усиливается в лежачем положении. Приступы могут возникать через 40 минут или час после еды, особенно после жирной или острой пищи и переедания.
- Возможны рвота, тошнота, отрыжка и нарушения стула, часто с поносом и непереваренными остатками пищи.
- Общая слабость и сильное головокружение.
- Ультразвуковое исследование может показать изменения в форме поджелудочной железы, неровные края и возможные кисты.
| Прием пищи | Блюдо | Примечания |
|---|---|---|
| Завтрак | Овсяная каша на воде с добавлением небольшого количества нежирного молока (или без него), яблочное пюре | Каша должна быть хорошо разварена. Яблоко должно быть печеным или в виде пюре. Избегать кислых фруктов. |
| Второй завтрак | Творог нежирный (5-9%) с небольшим количеством сметаны | Творог должен быть свежим, без добавок. |
| Обед | Суп-пюре из овощей (картофель, морковь, кабачок) на нежирном бульоне, отварная рыба (хек, минтай) | Овощи должны быть хорошо проварены. Рыба – нежирных сортов, приготовленная на пару или отварная. |
| Полдник | Кисель из некислых ягод (черника, клюква), печеное яблоко | Кисель должен быть несладким или с минимальным количеством сахара. |
| Ужин | Запеканка из овощей (кабачок, цветная капуста) | Овощи должны быть хорошо протушены или запечены. |
Опыт других людей
При обсуждении диеты при панкреатите поджелудочной железы, люди обычно делятся своим опытом и советами. Основное внимание уделяется легкости усвоения пищи и минимизации нагрузки на поджелудочную железу. Примерное меню включает нежирные белки (куриное филе, творог), каши на воде, овощи (только тушеные или отварные), фрукты без кожуры, нежирные молочные продукты. Важно исключить жирную, жареную, острую и копченую пищу, алкоголь, газированные напитки. Люди отмечают, что соблюдение такой диеты снижает риск обострений и улучшает общее самочувствие.

Осложнения при панкреатите при отсутствии правильной диеты
Не игнорируйте это заболевание; изменения в рационе при воспалении поджелудочной железы ускорят выздоровление. Пренебрежение симптомами боли и нарушениями пищеварения может привести к серьезным последствиям.
Панкреатит часто сопровождается холециститом — воспалением желчного пузыря, и одно заболевание может спровоцировать другое. При остром панкреатите существует риск гнойных осложнений из-за инфекции.
Запущенный панкреатит может вызвать внутреннее кровотечение. Наиболее опасны разрушение поджелудочной железы и перитонит, которые могут привести к летальному исходу.
Если острый приступ панкреатита прошел без осложнений, заболевание может перейти в хроническую стадию.
В этом случае алкоголь, жирная и острая пища могут спровоцировать новые приступы. Также существует риск развития сахарного диабета, так как рубцовая ткань мешает полноценному образованию инсулина. Поэтому важно знать, как правильно питаться и какие продукты избегать при панкреатите, иначе острые приступы могут стать постоянными.
Лечение панкреатита и диета
Чаще всего процесс лечения приступов воспалительных процессов поджелудочной производится в условиях госпитализации.
При наличии панкреатита и диета рекомендуется голодная, и врач выписывает лекарственные препараты, в число которых входят анальгетики и средства, способные блокировать выработку и действие ферментов, а также капельницы.
Если развился перитонит, то единственным выходом будет проведение операции:
- Необходимо обеспечить перитонеальный лаваж, который представляет собой постоянное промывание брюшной полости. При этом больному устанавливаются полые трубки, через которые оттекает накопившаяся жидкость.
- Крайне редко назначается удаление некротических тканей поджелудочной, или некроэктомия. Этот тип операции почти не используется, поскольку этот процесс очень тяжел как для больного, так и для оперирующего хирурга.
- Если есть необходимость, то после утихания острого приступа панкреатита производят удаление желчного пузыря (холецистэктомия).
Хроническая форма должна лечиться постоянно, когда необходимо соблюдать особое питание при воспалении поджелудочной, отказываться от частого употребления алкоголя, нельзя кушать запрещенное:
- жирное;
- щедро приправленное перцем;
- жаренное в большом количестве масла;
- пищу, что может раздражать желудочно-кишечный тракт и стимулировать выработку веществ, помогающих пищеварению.
При сильных болевых ощущениях назначаются обезболивающие препараты, выписываются ферменты, например, Мезим или Фестал, а также витамины. Необходимо следить за проявлениями сахарного диабета или других эндокринных заболеваний, а также за желчнокаменной болезнью, которые необходимо своевременно лечить при их наличии. Если консервативное лечение не возымеет действия, возможно назначение оперативного вмешательства.
Общие принципы питания
Для восстановления здоровья при панкреатите достаточно соблюдать диету и использовать консервативные методы медикаментозной терапии.
Важно знать, какие продукты разрешены при панкреатите, так как это определяет диетический режим при воспалении поджелудочной железы.
В первые дни после приступа рекомендуется лечебное голодание. Это создает покой для воспаленного органа, снижает выработку ферментов и улучшает самочувствие. Разрешается пить небольшое количество минеральной воды, отвара шиповника или слабого чая шесть раз в день.
При панкреатите следует исключить:
- бульоны;
- сырые фрукты и овощи;
- жареные блюда;
- копчености;
- соленые продукты;
- острые приправы.
Остальные продукты должны быть измельчены до состояния пюре.
Диетические блюда для пациентов с хроническим панкреатитом должны содержать достаточное количество калорий, так как такой рацион должен стать постоянным. Меню должно включать повышенное количество белка, а содержание жиров и углеводов следует значительно сократить.
Мясные и рыбные бульоны нежелательны, так как могут раздражать желудок и увеличивать выработку ферментов поджелудочной железы. Продукты следует готовить на пару или отваривать, а затем измельчать. Блюда не должны подаваться горячими или слишком холодными, только в теплом виде.
Не рекомендуется употреблять продукты с высоким содержанием быстрых углеводов, такие как:
- булочки;
- конфеты;
- фастфуд.
Лучше есть три-четыре раза в день небольшими порциями, чтобы не перегружать желудок. Важно следить за тем, какие продукты можно включать в рацион, а какие следует избегать. При нарушении диеты могут возникнуть боли, и в этом случае необходимо перейти на лечебное голодание на несколько дней.
Хронический панкреатит и что можно есть при воспалении
Именитые диетологи и гастроэнтерологи разработали множество вариантов диет на различный срок и установили определенные правила, позволяющие самостоятельно корректировать примерное меню при панкреатите.
Чтобы диета при панкреатитах поджелудочной железы и примерное меню имела максимально эффективное, следует иметь в виду, что есть из ингредиентов можно.
В рецепты блюд при панкреатите могут входить:
- сухой, не свежеиспеченный хлеб и булочки, сухарики;
- овощные супы (кроме обычной белой капусты), в которые добавляются крупы (кроме пшена, что относится к запрещенным продуктам при панкреатите) либо вермишель, разрешается блюдо заправить сливочным маслом либо сметаной с низким процентом жирности;
- паровая яичница;
- обезжиренное мясо;
- нежирная рыба;
- кисломолочные продукты, которые входят в рецепты при панкреатите;
- каши из разных круп, макароны;
- овощи с небольшим количеством клетчатки;
- несладкие груши и яблоки, которые желательно запечь и перетереть.
- некрепкая чайная заварка с молоком, кисели, отвары и соки без сахара.
Что нельзя есть при воспалении поджелудочной железы
Для составления меню диетических блюд при панкреатите важно исключить следующие продукты:
- мясные и рыбные бульоны;
- окрошки, супы с капустой и пшеном;
- жирные продукты;
- жареные блюда и копчености;
- большое количество масла, сало, маргарин;
- соленые соусы (соевый, терияки);
- острые соусы, лук и чеснок;
- майонез и готовые соусы;
- соленья и консервация с маринадом;
- грибы;
- колбасные изделия;
- свежевыпеченный хлеб;
- крепкие чайные заварки и кофе;
- конфеты, сладости, свежие булочки и печенье;
- газированные напитки;
- алкогольные коктейли и спиртосодержащие напитки;
- сырые и непротертые фрукты и овощи.
Рацион питания при панкреатите имеет большое значение. Соблюдение диеты является необходимым условием. При появлении неприятных симптомов и болей следует обращаться к специалистам.
Примерное меню на неделю при панкреатите
День 1
- Завтрак: Овсяная каша на воде с добавлением небольшого количества меда и яблока, запеченного в духовке.
- Полдник: Нежирный йогурт без добавок.
- Обед: Суп-пюре из цветной капусты и картофеля, отварная куриная грудка, приготовленная на пару, с гарниром из отварного риса.
- Полдник: Пюре из банана.
- Ужин: Запеченная рыба (например, треска) с овощами (морковь, брокколи), приготовленными на пару.
День 2
- Завтрак: Гречневая каша на воде с добавлением небольшого количества сливочного масла.
- Полдник: Компот из сухофруктов без сахара.
- Обед: Суп из тыквы с рисом, отварная индейка с картофельным пюре.
- Полдник: Нежирный творог с небольшим количеством ягод.
- Ужин: Овощное рагу (кабачки, морковь, цветная капуста) с отварным яйцом.
День 3
- Завтрак: Манная каша на воде с добавлением небольшого количества сахара и кусочков груши.
- Полдник: Яблочное пюре.
- Обед: Суп из куриного бульона с вермишелью, отварная рыба с картофельным пюре.
- Полдник: Нежирный йогурт.
- Ужин: Запеченные овощи (брокколи, цветная капуста) с отварной курицей.
День 4
- Завтрак: Овсянка с тертым морковью и небольшим количеством меда.
- Полдник: Кефир.
- Обед: Суп-пюре из брокколи, отварная индейка с гречкой.
- Полдник: Пюре из персика.
- Ужин: Запеченная рыба с овощами (брокколи, морковь).
День 5
- Завтрак: Гречневая каша с добавлением небольшого количества масла.
- Полдник: Нежирный творог с медом.
- Обед: Суп из картофеля и моркови, отварная куриная грудка с отварным рисом.
- Полдник: Компот из сухофруктов.
- Ужин: Овощное рагу с отварным яйцом.
День 6
- Завтрак: Манная каша с тертым яблоком.
- Полдник: Яблочное пюре.
- Обед: Суп-пюре из цветной капусты, отварная рыба с картофельным пюре.
- Полдник: Нежирный йогурт.
- Ужин: Запеченные овощи с курицей.
День 7
- Завтрак: Овсяная каша с добавлением меда и кусочков груши.
- Полдник: Кефир.
- Обед: Суп из тыквы с рисом, отварная индейка с гречкой.
- Полдник: Пюре из банана.
- Ужин: Запеченная рыба с овощами.
Это примерное меню на неделю при панкреатите, которое поможет поддерживать здоровье поджелудочной железы и обеспечит организм необходимыми питательными веществами. Важно помнить, что все блюда должны готовиться без добавления жиров, соли и специй, а также быть свежеприготовленными и употребляться в теплом виде.
Вопрос-ответ
Какие продукты следует исключить из рациона при панкреатите?
При панкреатите рекомендуется избегать жирной и жареной пищи, острых специй, алкогольных напитков, а также продуктов, содержащих много сахара и углеводов, таких как сладости и выпечка. Также стоит ограничить потребление молочных продуктов с высоким содержанием жира и консервов.
Какое меню можно составить на день для человека с панкреатитом?
Примерное меню может включать: на завтрак – овсянку на воде с добавлением яблока; на обед – отварное куриное филе с картофельным пюре и отварными овощами; на полдник – нежирный йогурт; на ужин – рыбу на пару с гречкой и тушеными овощами. Важно также пить много жидкости, предпочтительно воду или травяные чаи.
Как часто нужно есть при панкреатите?
При панкреатите рекомендуется питаться небольшими порциями 5-6 раз в день. Это помогает снизить нагрузку на поджелудочную железу и способствует лучшему усвоению пищи. Важно также соблюдать режим питания и не пропускать приемы пищи.
Советы
СОВЕТ №1
Соблюдайте дробное питание. Разделите свой рацион на 5-6 небольших приемов пищи в течение дня. Это поможет снизить нагрузку на поджелудочную железу и улучшить пищеварение.
СОВЕТ №2
Избегайте жирной и жареной пищи. Отдавайте предпочтение отварным, запеченным или приготовленным на пару блюдам. Это поможет уменьшить воспаление и предотвратить обострение панкреатита.
СОВЕТ №3
Увлажняйте организм. Пейте достаточное количество жидкости, предпочтительно чистой воды или травяных чаев. Это поможет поддерживать нормальную работу поджелудочной железы и улучшит обмен веществ.
СОВЕТ №4
Консультируйтесь с врачом или диетологом. Перед внесением изменений в свой рацион обязательно проконсультируйтесь с медицинским специалистом, чтобы составить индивидуальное меню, соответствующее вашему состоянию здоровья.