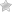Субдуральная гематома — это скопление крови между мозговыми оболочками, возникающее из-за травмы головы или сосудистых нарушений. Эта патология угрожает здоровью и жизни пациента, приводя к неврологическим нарушениям и возможному летальному исходу. В статье рассмотрим причины субдуральной гематомы, ее симптомы, методы диагностики и лечения, а также важность своевременного обращения за медицинской помощью. Понимание этой болезни поможет читателям быть внимательнее к своему здоровью и здоровью близких.
Общие сведения
Субдуральная гематома — это скопление крови между твердой и паутинной оболочками мозга. Она составляет около 40% всех внутричерепных кровоизлияний, включая эпидуральные и внутримозговые гематомы, а также желудочковые и субарахноидальные. Чаще всего субдуральная гематома возникает из-за черепно-мозговой травмы, особенно при тяжелых ЧМТ, где ее частота достигает 22%. Эти гематомы могут развиваться в любом возрасте, но чаще встречаются у людей старше 40 лет. Соотношение мужчин и женщин среди пациентов составляет 3:1.
Субдуральные гематомы делятся на три типа: острые (в течение первых трех суток после травмы), подострые (от 3 дней до 2 недель) и хронические (более 2 недель). В соответствии с МКБ-10 различают травматическое и нетравматическое субдуральное кровоизлияние, а также учитывают наличие проникающей раны черепа. Субдуральная гематома является важной темой для специалистов в травматологии, нейрохирургии и неврологии.
Субдуральная гематома представляет собой серьезное медицинское состояние, которое требует внимательного подхода. Эксперты подчеркивают, что основная опасность заключается в том, что она может развиваться незаметно, особенно у пожилых людей или пациентов с нарушениями свертываемости крови. Постепенное накопление крови между мозговой оболочкой и мозгом может приводить к увеличению давления на мозг, что в свою очередь вызывает неврологические нарушения. Симптомы могут варьироваться от головной боли и спутанности сознания до более серьезных состояний, таких как потеря сознания или паралич. Важно отметить, что своевременная диагностика и лечение являются ключевыми факторами для предотвращения необратимых последствий. Поэтому эксперты настоятельно рекомендуют обращаться за медицинской помощью при первых признаках ухудшения состояния.

Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.
| Симптом | Опасность | Возможные последствия |
|---|---|---|
| Головная боль, усиливающаяся со временем | Повышение внутричерепного давления, сдавливание головного мозга | Потеря сознания, кома, смерть |
| Тошнота и рвота | Повышение внутричерепного давления, раздражение мозговых оболочек | Повреждение ствола головного мозга, нарушение жизненно важных функций |
| Сонливость и спутанность сознания | Сдавливание головного мозга, нарушение мозговой деятельности | Постоянные неврологические нарушения, кома, смерть |
| Слабость или паралич в конечностях | Сдавливание моторных центров головного мозга | Постоянный паралич, потеря двигательных функций |
| Изменение размера зрачков | Сдавливание глазодвигательных нервов | Слепота, нарушение зрения |
| Изменение речи и координации движений | Сдавливание речевых и моторных центров головного мозга | Афазия, атаксия, постоянные нарушения речи и координации |
| Судороги | Раздражение мозговой ткани | Повреждение головного мозга, эпилепсия |
| Ухудшение памяти и концентрации внимания | Повреждение коры головного мозга | Постоянные когнитивные нарушения |
| Замедление пульса и дыхания | Сдавливание ствола головного мозга | Остановка дыхания и сердца, смерть |
Интересные факты
Субдуральная гематома — это скопление крови между оболочками мозга, и она может представлять серьезную опасность. Вот несколько интересных фактов о ней:
-
Медленное развитие симптомов: Субдуральные гематомы могут развиваться медленно, иногда в течение нескольких дней или даже недель после травмы. Это может затруднить диагностику, так как симптомы, такие как головная боль, спутанность сознания или изменения в поведении, могут быть ошибочно интерпретированы как обычная усталость или стресс.
-
Риск для пожилых людей: У пожилых людей риск развития субдуральной гематомы значительно выше из-за более тонкой и хрупкой структуры сосудов, а также возможного наличия атрофии мозга. Даже незначительная травма головы может привести к серьезным последствиям, что делает их особенно уязвимыми.
-
Необходимость срочного вмешательства: Субдуральная гематома может привести к увеличению давления внутри черепа, что может вызвать повреждение мозга и даже смерть. В некоторых случаях требуется хирургическое вмешательство для удаления гематомы и снижения давления, что подчеркивает важность быстрой диагностики и лечения.

Симптомы
Симптоматика субдуральной гематомы варьируется в зависимости от локальных, общемозговых и стволовых нарушений. Характерный признак — «светлый» промежуток, когда симптомы отсутствуют, может длиться от нескольких минут до суток, а в хронических случаях — месяцы или годы.
Субдуральные гематомы имеют волнообразное течение, и пациенты могут неожиданно впадать в кому. Очаговые симптомы зависят от места кровоизлияния, а общемозговые проявления — от объема гематомы и степени сжатия головного мозга. Стволовые симптомы определяются характером повреждения ствола мозга и степенью его вклинения в затылочное отверстие.
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.

Очаговые симптомы
Наиболее значимым признаком является мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома проявляется мидриазом на стороне ее расположения. Мидриаз на противоположной стороне возникает при наличии гематомы и ушиба в другом полушарии. Мидриаз с отсутствием или снижением реакции на свет характерен для острых гематом, тогда как сохранение реакции указывает на подострые и хронические формы. Мидриаз может сочетаться с птозом и нарушениями глазодвигательной функции.
Среди других симптомов выделяются центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи возникают, если субдуральная гематома расположена в доминантном полушарии. Сенсорные расстройства встречаются реже, чем пирамидные, и могут затрагивать как поверхностные, так и глубокие виды чувствительности. В некоторых случаях наблюдается экстрапирамидный симптомокомплекс, проявляющийся повышенным тонусом мышц, оральными автоматизмами и хватательным рефлексом.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» — серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.
При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Лечение
Лечение гематом может быть консервативным или хирургическим, в зависимости от типа, объема и индивидуальных особенностей пациента. При остром течении часто требуется удаление субдуральной гематомы. Смещение и сжатие мозговых структур указывают на необходимость срочной операции после травмы или разрыва сосуда.
а) На МРТ без контраста видны участки жидкости, обозначенные белыми стрелками — подострые субдуральные гематомы.
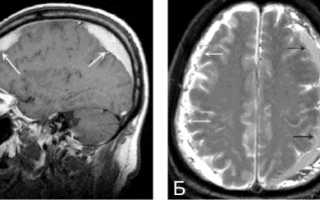
б) На МРТ также выявляются области с повышенной интенсивностью сигнала (белые стрелки) и участки с пониженной интенсивностью (черные стрелки), характерные для острых субдуральных гематом.
Показанием для операции является толщина скопившейся крови более одного сантиметра, что определяется с помощью МСКТ или МРТ. В послеоперационный период важно поддерживать жизненные функции пациента и контролировать внутричерепное давление.
Операция показана также при подостром субдуральном кровоизлиянии, если ухудшается очаговая симптоматика или появляются признаки внутричерепной гипертензии.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
Субдуральная гематома головного мозга
Гематома — это скопление крови (жидкой или свернувшейся) из-за травм, нарушающих целостность сосудов. Последствия зависят от расположения гематомы.
Внутричерепные гематомы могут вызывать серьезные нарушения функций мозга, вплоть до летального исхода. Субдуральная гематома головного мозга — это накопление крови между паутинной и мягкой оболочками мозга, чаще всего возникающее из-за черепно-мозговых травм.
Разрыв сосуда, приводящий к кровоизлиянию, может происходить также при гипертонии, аневризмах или артериовенозных мальформациях.
Важно для медицинских специалистов: согласно МКБ 10, субдуральная гематома классифицируется как «травматическое субдуральное кровоизлияние», код S06.5.
Классификация
Субдуральные гематомы классифицируют по скорости развития клинических признаков. Существуют следующие виды кровоизлияний:
- острая субдуральная гематома: проявления возникают на протяжении семидесяти двух часов от момента нанесения травмы;
- подострая субдуральная гематома определяется при развитии симптомов в течение четырех — четырнадцати лет после травмы;
- хроническая субдуральная гематома охарактеризована появлением симптоматики через несколько недель или месяцев после получения травмы (обычно больше трех недель).
Подострые и хронические типы кровоизлияний образуются чаще как результат повреждения сосудов под влиянием различных факторов; острые — как итог черепно-мозговой травмы. Субдуральное кровоизлияние с одинаковой частотой возникает как на стороне травмы, так и на противоположной по биомеаническому принципу противоудара (головной мозг смещается в сторону, противоположную удару и может травмироваться, столкнувшись с костным черепом с противоположной стороны).
Варианты течения заболевания
Существует три основных типа клинической картины субдуральных кровоизлияний:
-
Классическая клиническая картина. Изменение состояния сознания происходит в три этапа: потеря сознания в момент травмы, «светлый» промежуток, затем повторная утрата сознания. В процессе восстановления пациент жалуется на сильные головные боли, тошноту, головокружение, возможна амнезия. Очаговая симптоматика проявляется позже, в период углубления оглушения, с резким усилением головной боли и развитием рвоты. Очаговые симптомы включают мидриаз, расстройства чувствительности и контралатеральную пирамидную недостаточность. Из стволовой симптоматики отмечается вторичный стволовый синдром (уменьшение частоты сердечных сокращений, нарушения дыхательной функции, тонические судороги). Трехфазная клиника чаще характерна для подострой формы, чем для острой, возможны эйфория и снижение критичности к своему состоянию.
-
Вариант с нечеткой картиной «светлого» промежутка. Первоначальная потеря сознания может достигать глубокой комы. Явно выражены стволовая и очаговая симптоматика. Затем происходит частичное восстановление сознания (обычно до состояния оглушения). Спустя некоторое время пациент снова впадает в сопор или кому, углубляются нарушения жизненно важных функций. Возможны эпилептические припадки, нарастает гемипарез.
-
Вариант без «светлого» промежутка. Этот тип наблюдается при множественных и тяжелых травмах головного мозга. Пациент находится в состоянии сопора или комы. Моменты прояснения сознания либо отсутствуют, либо крайне редки, положительная динамика практически не наблюдается.
Последствия субдуральной гематомы
Возникновение субдурального кровоизлияния сопровождается быстрым смещением мозга и ущемлением его стволовых структур. Субдуральная гематома обычно развивается на фоне тяжелых повреждений черепа и мозга, поэтому прогностически неблагоприятна.
Исход и последствия субдуральной гематомы головного мозга зависят от скорости распознавания кровоизлияния и грамотно выбранной методики лечения. В основе прогноза лежат и другие факторы: возраст пациента, объем кровоизлияния, соматическое утяжеление. Статистика на сегодня говорит о высокой летальности среди таких больных и инвалидизации среди выживших.
Определение болезни. Причины заболевания
Гематома головного мозга — серьезное состояние, при котором кровь из поврежденного сосуда попадает в полость черепа. Скапливаясь, она давит на мозг, что может привести к его повреждению. Неврологические симптомы развиваются быстро, иногда гематома вызывает угнетение сознания и кому. Это состояние требует оперативной диагностики и лечения.
Согласно зарубежным исследованиям:
- ежегодно инсульт с образованием гематомы наблюдается у 2400 человек на 1 миллион жителей развитых стран;
- более 700 из них умирает ежегодно;
- менее половины пациентов восстанавливаются и могут вести полноценную жизнь.
Факторы, способствующие развитию гематомы:
- Артериальная гипертензия и атеросклероз. Вероятность инсульта с гематомой у пациентов с высоким давлением составляет 60 %;
- Аномалии сосудов, такие как аневризмы и артериовенозные мальформации;
- Опухоли мозга, воспалительные процессы в сосудах и нарушения свертываемости крови;
- Лекарственные средства, увеличивающие риск кровотечений: антикоагулянты, антиагреганты и фибринолитики. Эти препараты назначаются при предрасположенности к тромбообразованию и после серьезных операций, но повышают риск гематомы;
- Черепно-мозговые травмы. Гематомы развиваются в 55 % случаев травм и являются причиной 2/3 летальных исходов. Травмы мозга — одна из основных причин смерти в развитых странах, занимая третье место после сердечно-сосудистых заболеваний и онкологии.
Причины возникновения гематом могут варьироваться в зависимости от возраста:
- У детей — аномалии сосудов и заболевания крови;
- У молодых людей — артериальная гипертензия, алкогольная и наркотическая интоксикация;
- У людей среднего и пожилого возраста — артериальная гипертензия, опухоли, артериовенозные мальформации и аневризмы.
При появлении подобных симптомов обязательно проконсультируйтесь с врачом. Не занимайтесь самолечением — это опасно для здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
-
Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
-
Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
Кровоизлияния возникают из-за травм или заболеваний, приводящих к повреждению кровеносных сосудов. Это вызывает накопление крови в областях, где она не должна находиться, что сжимает головной мозг и повреждает его структуры.
При внутримозговом кровоизлиянии гематома может образовываться в больших полушариях или мозжечке. Местоположение гематомы влияет на клинические проявления и может указывать на причину:
- Гематомы из-за повышенного артериального давления обычно находятся в глубоких отделах полушарий, рядом с таламусом, или в мозжечке.
- Поверхностные гематомы часто связаны с разрывом аневризм, амилоидной ангиопатией, длительным применением антикоагулянтов, кавернозной ангиомой или кровоизлиянием в опухоль.
- Артериовенозные мальформации характеризуются расположением гематомы под корой головного мозга и прорывом крови в пространство между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом);
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома — распространённое следствие черепно-мозговых травм, вызывающее нарушения в функционировании мозга. Череп, как жесткая костная структура, не может расширяться, поэтому скопление крови внутри него давит на головной мозг, спинномозговую жидкость и сосуды, что ухудшает состояние пациента.
Проявления гематомы, независимо от её причины, схожи и могут включать:
- Двигательные и чувствительные расстройства в конечностях из-за ограниченного проведения нервных импульсов.
- Гибель нейронов и отёк из-за сжатия сосудов головного мозга, ухудшения кровоснабжения и нарушения оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение циркуляции спинномозговой жидкости.
- Вклинение ствола головного мозга в большое затылочное отверстие, что может привести к остановке дыхания и сердечно-сосудистой деятельности.
Эти процессы взаимосвязаны и влияют друг на друга. Последствия зависят от объёма и расположения гематомы, наличия прорыва крови в желудочковую систему и других факторов. В худшем случае это может привести к летальному исходу.
Гематома часто развивается в течение трёх часов после травмы головы, но может проявляться с задержкой до 72 часов. Точное время ухудшения состояния пациента зависит от объёма гематомы. Небольшие гематомы, расположенные вне зон, отвечающих за работу мышц и органов чувств, могут остаться незамеченными без компьютерной или магнитно-резонансной томографии.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ.
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Существует два основных подхода к лечению: консервативный и хирургический.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое вмешательство включает механическое удаление гематомы для снятия давления на мозг. Существуют несколько методов удаления внутримозговых гематом:
-
Пункционный метод — выкачивание жидкой части гематомы (аспирация) через небольшое отверстие. Полностью удалить гематому невозможно, так как 80% её объёма составляют кровяные сгустки. Этот метод применяется в тяжелых случаях для спасения жизни. Если состояние пациента не улучшается, переходят к более радикальным методам.
-
Открытый метод — традиционное удаление гематомы, включающее трепанацию черепа, энцефалотомию и аспирацию как жидкой крови, так и сгустков. Этот метод позволяет полностью удалить гематому, но может привести к дополнительной травме мозга, увеличению отека и повторному кровоизлиянию.
-
Эндоскопический метод — современная технология, сочетающая низкую травматичность пункционного метода с возможностью полного удаления гематомы. Применение возможно только при прозрачности операционного поля; наличие кровотечения может затруднить операцию.
-
Стереотаксический метод — осуществляется с использованием специальных инструментов, вводимых в мозг через отверстие диаметром 5-10 мм. Координаты гематомы определяются с помощью КТ или рентгенографии. Этот метод снизил летальность при глубоких гематомах на 22% по сравнению с консервативными методами, но в 10-16% случаев возможны повторные кровоизлияния в первые дни после операции.
-
Нейронавигационный метод — использует нейронавигационные системы, такие как OртiсаI Тracking System и Compass Cygnus PFS System. Этот метод позволяет точно определить расположение гематомы и особенно эффективен при очагах в функционально значимых зонах мозга. Однако его применение ограничено высокой стоимостью оборудования и недостаточным опытом хирургов.
Тактика вмешательства, объём процедуры, меры по устранению сдавления мозга и сроки операции зависят от клинической ситуации. Решение принимает нейрохирург, основываясь на состоянии пациента и результатах КТ или МРТ.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться.
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти. Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Роль реабилитации после лечения субдуральной гематомы
Реабилитация после лечения субдуральной гематомы играет ключевую роль в восстановлении пациента и минимизации возможных осложнений. Субдуральная гематома, представляющая собой скопление крови между оболочками мозга, может возникнуть в результате травмы головы, инсульта или других заболеваний. После хирургического вмешательства или консервативного лечения важно обеспечить пациенту комплексный подход к восстановлению.
Первоначально реабилитация начинается в стационаре, где пациент находится под наблюдением врачей. На этом этапе важно контролировать неврологическое состояние, следить за уровнем сознания и оценивать возможные неврологические дефициты. Врач может назначить физиотерапию, чтобы помочь пациенту восстановить двигательные функции, а также занятия с логопедом для улучшения речевых навыков, если они были нарушены.
После выписки из больницы реабилитация продолжается в амбулаторных условиях или в специализированных реабилитационных центрах. Здесь акцент делается на индивидуальные программы восстановления, которые могут включать:
- Физическую терапию: Упражнения, направленные на восстановление силы, координации и равновесия. Это может включать как активные, так и пассивные движения, а также использование специальных тренажеров.
- Оккупационную терапию: Помощь в восстановлении навыков повседневной жизни, таких как одевание, приготовление пищи и самообслуживание. Это особенно важно для пациентов, которые испытывают трудности с выполнением обычных задач.
- Когнитивную терапию: Упражнения, направленные на улучшение памяти, внимания и других когнитивных функций. Это может включать игры, задачи на внимание и другие методы, способствующие восстановлению умственных способностей.
- Психологическую поддержку: Психотерапия и консультации могут помочь пациентам справиться с эмоциональными и психологическими последствиями травмы, такими как депрессия, тревога и посттравматическое стрессовое расстройство.
Важно отметить, что реабилитация должна быть индивидуализирована в зависимости от состояния пациента, его возраста, уровня активности и наличия сопутствующих заболеваний. Регулярные оценки прогресса и корректировка реабилитационной программы помогут достичь наилучших результатов.
Кроме того, поддержка со стороны семьи и близких играет важную роль в процессе восстановления. Эмоциональная поддержка, участие в реабилитационных мероприятиях и создание комфортной обстановки могут значительно ускорить процесс выздоровления.
Таким образом, реабилитация после лечения субдуральной гематомы является многоступенчатым процессом, требующим комплексного подхода и взаимодействия различных специалистов. Правильная реабилитация не только способствует восстановлению физических и когнитивных функций, но и улучшает качество жизни пациента в целом.
Вопрос-ответ
Может ли субдуральная гематома стать причиной быстрой смерти?
Субдуральная гематома чаще всего возникает в результате тяжёлой черепно-мозговой травмы. Этот тип субдуральной гематомы относится к самым опасным из всех черепно-мозговых травм. Кровотечение очень быстро заполняет мозговую оболочку, сдавливая мозговую ткань. Это часто приводит к повреждению мозга и может привести к смерти.
Какая гематома самая опасная?
Самой опасной гематомой считается эпидуральная гематома, так как она возникает между черепом и твердой оболочкой мозга, часто в результате травмы головы. Это состояние может привести к быстрому увеличению давления внутри черепа и угрожать жизни, требуя срочного хирургического вмешательства для удаления гематомы и предотвращения повреждения мозга.
Нужна ли операция при субдуральной гематоме?
При острой субдуральной гематоме объемом более 35 см³, толщиной более 10 мм или смешении срединных структур более 5 мм рекомендовано хирургическое удаление гематомы независимо от уровня бодрствования пострадавшего.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы или кто-то из ваших близких после травмы головы испытывает головную боль, спутанность сознания, тошноту или рвоту, немедленно обратитесь к врачу. Эти симптомы могут указывать на наличие субдуральной гематомы.
СОВЕТ №2
Не игнорируйте травмы головы: даже если травма кажется незначительной, всегда лучше проконсультироваться с медицинским специалистом. Субдуральная гематома может развиваться постепенно, и ранняя диагностика критически важна.
СОВЕТ №3
Следите за состоянием пожилых людей: у них риск развития субдуральной гематомы выше из-за более хрупких сосудов и возможных сопутствующих заболеваний. Регулярные медицинские осмотры помогут выявить проблемы на ранних стадиях.
СОВЕТ №4
Изучите методы профилактики: используйте защитные шлемы при занятиях спортом или в опасных условиях, чтобы минимизировать риск травм головы. Это особенно важно для детей и подростков, которые более подвержены травмам.